RESUMEN
Las lesiones al bazo han llegado a representar el 60% de
los casos de traumatismos abdominales cerrados,
razones
por las que entonces podría
considerarse el
órgano más frecuentemente
afectado. Desde
antes que se registrara el primer
caso de rotura
traumática del bazo, el manejo se
tratode una intervención quirúrgica denominada esplenectomía, realizada para evitar la muerte
por sangrado, significando una mortalidad posquirúrgica del 40% comparable con la misma tasa
asociada a la no intervención, que en inclusive
pudo llegar hasta el 90%. Con el paso de los
años, afortunadamente se genera el reconocimiento de la función inmunológica esplénica y
la importancia del sistema mononuclear-fagocítico para combatir infecciones por microorganismos
encapsulados e
identificaron la alta
mortalidad relacionada
con
la sepsis postesplenectomía, presente hasta en el 50% de los casos. Actualmente y en su mayoría, el manejo de pacientes con traumatismos esplénicos dependerá
de la
valoración de estos, partiendo del hecho de
si presentan estabilidad hemodinámica o no, aunque las complicaciones se pueden generar inclusive durante el seguimiento de un paciente determinado hemodinámicamente estable. Fue en este contexto
que surgió el interés por desarrollar la presente investigación de tipo documental y en el marco
de una metodología de revisión literatura, teniendo como único objetivo el de exponer sobre la valoración del traumatismo esplénico. Con los resultados obtenidos
se lograron precisar las
definiciones relativas
a
la
patología en
cuestión y
otras conceptualizaciones
derivadas, la etiología
del traumatismo esplénico y lo que su valoración comprende. En definitiva,
se
esclareció que, al igual que
en
otros tipos de traumatismo, en el esplénico el objetivo
de la valoración se encuentra focalizado en un diagnóstico y el establecimiento de un tratamiento, y que
la tendencia sigue en línea con
el abordaje mediante
la exploración tomográfica.
Palabras Claves: Bazo; Esplenectomía; Sistema
mononuclear-fagocítico; Estabilidad hemodinámica; Tomografía computarizada.
ABSTRACT
Spleen injuries have accounted for 60% of cases of closed abdominal trauma, which is why the most
frequently affected organ could then be considered. Since before the
first case of traumatic rupture of the spleen was registered, the management was treated by a surgical procedure called
splenectomy, performed to prevent death due to bleeding, meaning
a 40% post-surgical mortality
comparable to the same rate associated with non-intervention, which could even reach 90%. Over the years, fortunately the recognition of splenic immune function and the importance of the
mononuclear-phagocytic system to fight infections by encapsulated
microorganisms is generated
and
identified the high mortality related to post-splenectomy sepsis, present in up to 50% of the
cases. Currently
and
for the most part, the management of patients with splenic trauma will
depend on their assessment, based on whether they have hemodynamic stability
or not, although
complications can be generated even during
the follow-up of a determined hemodynamically
stable patient. It was in this context that interest arose to develop the present investigation of documentary type and within the framework of a literature review methodology, having as its
sole objective the presentation of the assessment of splenic trauma. With the results obtained, the definitions related to the pathology in question and other derived conceptualizations, the etiology of the splenic
trauma and what its assessment includes are achieved. In short,
it was clarified that,
as in other types of trauma, in the splenic
the objective of the assessment is focused on a diagnosis and the establishment of
a treatment, and that the
trend continues in line with
the approach
through exploration tomographic
Keywords: Spleen; Splenectomy; Mononuclear-phagocytic system; Hemodynamic stability;
Computed tomography.
Introducción.
El trauma esplénico resulta ser el órgano intraabdominal que es mayormente afectado en
el
trauma cerrado de abdomen y en el trauma penetrante del abdomen superior. Ha sido notable el gran cambio que
el
tratamiento del traumatismo
esplénico ha
tenido en el transcurso
de los últimos decenios,
considerando que, en el pasado, la esplenectomía era
el
procedimiento de elección para
todas las formas de lesión
esplénica a su
vez asociada, por una parte, con el síndrome de infección siderante post-esplenectomía (OPSI, por
sus siglas en inglés),
que aun
siendo considerado en esa época de muy poco riesgo estaba bien tipificado, y por la otra, no menos
importante, el reconocido papel que
desempeña el bazo en las defensas del huésped, situaciones
que propiciaron mayores consideraciones por
parte de los cirujanos al momento de
determinar el tratamiento de algún traumatismo
esplénico. (Espinal, Rodríguez, Alberty, &
Andino, 2000, p. 82)
Por
su parte, Pérez, González, Romero, Olvera, & Nava (2005), indican que la lesión esplénica puede ocurrir tras la
derivación de algún politraumatismo o también
de un solo traumatismo en la
base del hemitórax, el hipocondrio o flanco izquierdos.
Así mismo, en pacientes con este tipo de afecciones,
la cinemática del daño (por compresión, desaceleración, contusión
o
herida penetrante)
es significativamente
importante en
sus valoraciones.
De la
misma, el daño producido por
la lesión incidirá en el cuadro clínico
del
afectado, el cual estará
caracterizado por síntomas que van desde el dolor o malestar abdominal, náusea y vómito, hasta
la inestabilidad hemodinámica.
Estos mismos tratadistas precisan
que
la sintomatología en infantes puede ser
disfrazada o ausente, por ello lo recomendable es hospitalizar al niño para vigilancia si se tiene sospecha de lesión esplénica. En todo caso, los estudios paraclínicos y de gabinete, como los rayos X (Rx)
simple de abdomen, la tomografía axial computarizada (TAC) abdominal, la ultrasonografía
(US) y la gammagrafía, es lo que entonces complementaría la evaluación, sin embargo, debe estar claro también que cada
una de las mencionadas tiene su limitaciones e indicaciones predefinidas.
Continúan afirmando
que, ha sido
igualmente
a lo
largo de estas últimas décadas que se adoptó una marcada concientización sobre la
importancia de la función librada por el bazo,
particularmente en el aspecto
inmunológico,
de allí
pues que más
recientemente sea generalmente reconocido que;
[…] el bazo cumple numerosas funciones, entre las cuales mencionaremos las siguientes: generación de la respuesta inmune, reservorio de plaquetas circulantes,
hematopoyesis
fetal, eliminación
de
partículas intracelulares anormales de
los eritrocitos, eliminación de eritrocitos con membranas anormales y producción de tufsina y
opsoninas. (p. 30-31)
Según Di Caro, Costamagna, Giacosa, &
Villavicencio (2014) "El
bazo es el órgano más frecuentemente
lesionado tras un
traumatismo abdominal cerrado, con una
incidencia aproximada del
32% y
45%."
En base al reciente estudio de
Petrone
et
al. (2017), se pueden evidenciar importantes coincidencias respecto a algunas de las acepciones antes descritas, y además nos aporta otros datos
igualmente destacados,
cuando
refieren que:
El bazo es el órgano más frecuentemente afectado en los traumatismos abdominales
cerrados: ocurren hasta en un 60% de los casos, según la
literatura1. Su manejo ha
cambiado durante las últimas décadas. El primer caso de rotura traumática del bazo fue
publicado por Eisendrath en 1902. A
principios del siglo XIX el tratamiento quirúrgico consistía en esplenectomía,
que se realizaba para evitar
la muerte por sangrado, con una mortalidad posquirúrgica del 40% que se comparaba con aquella asociada
a la
no intervención, que podía llegar hasta el 90%. […] Con los
años, el conocimiento de la función inmunológica esplénica y la importancia del sistema mononuclear-fagocítico
para combatir infecciones por microorganismos encapsulados identificaron la alta mortalidad relacionada
con
la sepsis postesplenectomía,
presente
hasta en el 50% de los casos.
Rodríguez,
Rodríguez, Couselo, & Ibáñez (2017) han
afirmado
que, mayormente, el
manejo de pacientes con
lesiones esplénicas que presentan estabilidad
hemodinámica es
mediante el tratamiento no quirúrgico, pero, igualmente se pueden generar complicaciones durante el seguimiento. Por
otro lado, serán sometidos a
una cirugía de emergencia aquellos pacientes en
que
se determinen condiciones inestables.
Con fundamento en lo antes expuesto, en lo sucesivo se procede a exponer sobre
la valoración del traumatismo esplénico, objetivo para el cual se estima presentar un material
bibliográfico de contenido científico-académico que
no solo sirva de contribución al incremento del conocimiento del profesional del área, sino también contribuya como aporte de valor para
todo aquel interesado en adquirir nuevos conocimientos, por ello se
desarrollará lo siguiente:
definiciones generales relativas
a la patología en cuestión y conceptualizaciones derivadas, la etiología del traumatismo
esplénico y lo que su valoración
comprende
Materiales y Métodos.
A fines del objetivo de
esta investigación, básicamente se adelantó una búsqueda de literatura científico-académica
reciente, usando como expresiones claves “Traumatismo Esplénico”, “Valoración del Traumatismo” y “traumatismo del bazo”, tanto en español como en inglés, en diversas bases de datos, tales como: NCBI, MEDLINE, SciELO, BVS, EMBASE, entre otras;
accesibles
de manera completa y gratuita.
El tipo de
material que se supuso conseguir fue el relativo a: artículos científicos, guías clínicas,
e-books,
consensos, protocolos, tesis de posgrado y
doctorado, ensayos clínicos, noticias científicas, boletines y/o folletos de organismos nacionales e
internacionales, públicos o privadas con reconocimiento en el área de la salud, medicina, científica y
académica; así como
también otros tipos de documentos
e informaciones considerados (a
criterio del equipo) como de utilidad científico-académica por el valor de la evidencia contenida en los mismo, que hubiesen
sido publicados en los últimos 10 años (incluyendo el corriente)
preferiblemente, lo que significa que,
fueron igualmente
consideradas hacer
ciertas salvedades.
El material bibliográfico que se desestimó para esta revisión fue aquel que
el
consenso investigador consideró de poco valor científico-académico o de bajo nivel de evidencia en sus contenidos, entre estos: cartas al editor,
resúmenes, monografías, anotaciones e en algunos casos, inclusive, estudios de
cohorte, reportes
de casos y controles,
series y otros tipos
de textos.
Entre las distintas bases de datos utilizadas, la tendencia de los resultados obtenidos estribó entre 11 y
205 referencias bibliográficas de diversa índole, sin embargo, fue considerablemente mayor en los casos de otras pesquisas complementarias efectuadas sin mayores consideraciones, que
respondían al interés por hallar
toda aquella
información consensuadamente entendida como de igual relevancia
para el desarrollo integral de
la temática planteada como objetivo central.
Estos eventos conjuntamente evidenciaron
la existencia
suficiente de contenido relacionado, no obstante, se
hizo
ineludible la necesidad de depurar
dichos resultados, en función
del
objetivo antes descrito, por lo que ordenada y
progresivamente se fueron aplicando
determinados filtros, propios
de cada base de datos, que
respondían en general a
criterios tales
como: acceso completo y gratuito, tipo de literatura, idioma español o inglés, correlación y/o relevancia temática, rango de
publicación (optando por el antes mencionado, salvo excepciones), área de especialización
o temática, entre otros.
Es entonces después de lo antes expuesto que el equipo investigador, principalmente, procedió con la aplicación de técnicas de estudio tales como: lectura crítica y análisis
interpretativo,
de todo el material definitivamente escogido como evidencia, resultando todo este sumario en la fundamentación del criterio aquí expresado, que por cierto en todo momento se hizo
de manera consensuada.
Por
último, es necesario aclarar que, fue igualmente por medio del consenso grupal que
no solamente se incluyó y excluyó cada una de las citas y referencias expuestas en la presente revisión, sino que también fueron resueltas
las opiniones heterogéneas.
Resultados.
Goic et al. (2014) describe que el bazo se encuentra ubicado detrás del cuadrante superior
izquierdo, muy próximo a la 9na., 10ma. y 11ra. costilla. Junto al diafragma están,
de forma
convexa, sus caras superior y lateral, mientras que en íntimo contacto con el estómago, riñón, páncreas y colon se encuentra su cara interna, que en cambio es cóncava, misma superficie donde
se ubica el hilio. Esta última zona está exenta de la cobertura de peritoneo y su posición se mantiene por múltiples ligamentos suspensores entre los que se encuentran: ligamento esplenodiafragmático, esplenocólico, preesplénico, gastroesplénico y esplenorrenal, de los cuales
solo estos dos últimos son
vascularizados.
El pedículo esplénico se encuentra en la porción más interna del ligamento Esplenorrenal
y contiene la arteria y
vena esplénica. […] Las principales formas de presentación de las lesiones esplénicas son: contusiones/ hematomas intraparenquimatosos, infartos, laceraciones,
hematomas subcapsulares, rotura/estallido y lesiones
hiliares. (p.
2-3).
Coinciden Patel & Alarcon (2012) con la idea de que las lesiones esplénicas ocurren por traumatismos cerrados, como es el caso de accidentes automovilísticos, caídas,
golpes directos,
así
como también por traumatismos penetrantes, por ejemplo: recibir
un disparo con arma de fuego, una herida de cuchillo o con cualquier otro objeto
punzopenetrante (punzocortante); siendo todas las nombradas
tan comunes como inclusive letales.
Estos mismos, en su exposición sobre
el
trauma esplénico contundente, se atreven a indicar que comúnmente se trata
del
primer o segundo órgano sólido más lesionado en el abdomen junto con el hígado, y
anteriormente, este tipo de lesiones al bazo se trataba mediante
una esplenectomía, que no era otra cosa que la extracción de dicho órgano mediante una incisión abdominal. Ese tratamiento evolucionó hacia un enfoque más conservador, gracias a
que desde entonces se ha comprendido mucho más sobre su anatomía y
funciones, así como sobre el curso
normal de las lesiones esplénicas, de todas maneras, aun así, no es descartable la esplenectomía en algunos casos
Etiología
del traumatismo esplénico
El traumatismo
esplénico tiene
múltiples causas que
pueden agruparse
en
tres categorías
principales: traumatismo cerrado, traumatismo penetrante y traumatismo
yatrogénico. En el pasado el traumatismo cerrado y el penetrante se dividían de manera equitativa la incidencia del
traumatismo esplénico; sin embargo, en
fechas más recientes los centros
especializados
en traumatismos han reportado un predominio del traumatismo
cerrado como factor
etiológico, especialmente por accidentes automovilísticos. (Ruiz, Valdez, Aguilar, Villagómez, & Casaos,
2012)
Tabla 1.
Etiología
del traumatismo esplénico
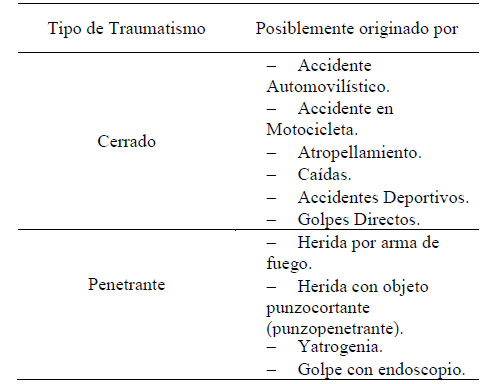
Nota: Adaptado
de Ruiz et al. (2012).
Yua
Van (2018) básicamente concuerda con
lo antes dicho, pero ilustra que:
La esplenomegalia como resultado de
la enfermedad fulminante por
el virus Epstein- Barr
(mononucleosis infecciosa o seudolinfoma
postrasplante mediado por
el
virus Epstein-Barr) predispone
a la rotura con un traumatismo mínimo o, incluso, de
forma espontánea. Las lesiones esplénicas van desde los hematomas
subcapsulares y las pequeñas
laceraciones
capsulares
hasta
las
laceraciones
parenquimatosas profundas, la lesión por aplastamiento y la avulsión del
pedículo.
Mayo Clinic (2019) en términos
más sencillos comparte las razones por
las cuales puede
ocurrir el rompimiento del bazo, describiendo que el mismo puede suceder: A) si se trata de una
lesión en el lado
izquierdo del cuerpo,
que generalmente es "[…] a
raíz
de un golpe en la
parte
superior izquierda del abdomen
o en la parte
inferior izquierda del pecho, como puede suceder durante accidentes deportivos, peleas a puñetazos y
accidentes automovilísticos". Algo que llama poderosamente la atención
del
aporte de esta institución en este punto es la aclaratoria con
la que
se diferencian de
otros tratadistas, en relación a la posibilidad de que
dicho
desprendimiento pueda
ocurrir también "poco después del traumatismo abdominal o, en algunos casos, días o
semanas después de
la lesión."
; o
B) cuando es por
un agrandamiento del bazo, que es "cuando los
glóbulos sanguíneos se acumulan en el bazo"
pudiendo ser "por diversos problemas de fondo,
como mononucleosis y otras
infecciones, enfermedad hepática y cánceres de la sangre."
Valoración del trauma esplénico
La
evaluación inicial de un paciente con sospecha de traumatismo
cerrado del bazo, según Sánchez (2017) debe ser la misma que para cualquier paciente
traumatizado. Además, debe saberse que el objetivo de la valoración elementalmente sería el de diagnosticar y establecer un tratamiento.
Ruiz, Valdez, Aguilar, Villagómez, & Casaos (2012) realizan un apreciable aporte al indicar que:
La evaluación y
manejo del paciente con traumatismo esplénico comienza, necesariamente, con la revisión primaria del soporte
vital avanzado en traumatismo (ATLS, proveniente de
la expresión anglo Advanced Trauma Life
Support). Cuando las lesiones esplénicas son sintomáticas hay
dolor abdominal generalizado o del cuadrante superior
izquierdo que se irradia al hombro por irritación del nervio frénico (signo de
Kehr). Las lesiones dérmicas (como la originada por un cinturón de seguridad) y
la fracturas costales inferiores izquierdas incrementan la sospecha
de lesión esplénica. Los signos de irritación peritoneal o choque
hipovolémico incrementan la sospecha de hemoperitoneo secundario a lesión
esplénica. No obstante, la exploración física
en
la mayoría de los pacientes con
traumatismo esplénico es inespecífica y puede complicarse en pacientes con estados alterados de
la conciencia. Por
lo tanto, el uso de
métodos de imagen para el diagnóstico
de estas lesiones es crucial. Los hallazgos por radiografía
abdominal son inespecíficos e incluyen obliteración de la sombra
esplénica, desplazamiento medial del aire gástrico, distensión refleja del estómago y
elevación diafragmática izquierda. El lavado peritoneal diagnóstico
(DPL, por sus
siglas
en inglés)
fue el método diagnóstico de elección para la presencia de hemoperitoneo por más de 30 años hasta que fue reemplazado casi totalmente por el ultrasonido (US, por sus siglas en inglés), que tiene las ventajas de ser rápido, no invasivo y repetible; sin embargo, y al igual que el DPL, no puede determinar con exactitud la fuente del sangrado. En más de 60% de los pacientes con traumatismo esplénico el US es incapaz de demostrar una lesión (aun cuando ésta haya sido previamente identificada por tomografía computada (TC) y en los casos en que ésta ha sido visualizada el US no puede determinar el grado de la misma. La TC con administración intravenosa de medio de contraste es actualmente el método de elección en los pacientes con traumatismo abdominal que están hemodinámicamente estables debido a su velocidad, exactitud diagnóstica y naturaleza no invasiva.
Por
su parte, Di Caro, Costamagna, Giacosa, & Villavicencio (2014) reconocen que, al hacer un estudio del bazo,
el US reporta como ventajas la rapidez,
la no invasividad y la facilidad para
su repetición, pero es inexacto a la hora
de determinar la fuente del sangrado o el grado de lesión, de allí pues, estos expertos se
atreven a referir
que:
La tomografía multislice (TCMS) con administración de contraste endovenoso es actualmente el método de
elección en los pacientes con traumatismo
abdominal termodinámicamente
estables debido a su velocidad, exactitud diagnóstica y naturaleza no invasiva.
La
idea de Petrone et al. (2017) es un tanto concordante dado que, se mantiene
en el orden de la TAC sin mencionar en detalle la particularidad de los expertos antes referidos. Estos dicen que:
Ante la sospecha de una posible
lesión esplénica, el siguiente paso es
valorar
el
grado de afectación del bazo. El método diagnóstico de elección es la tomografía
axial
computarizada (TAC), siempre y
cuando el paciente se encuentre hemodinámicamente estable. El uso de
la TAC ha contribuido al desarrollo del tratamiento no operatorio
(TNO) del bazo: se ha descrito en algunas series un aumento
del TNO del 11 al 71% para
el mismo
grado de
lesión.
El
uso
dual de fase
arterial y
venosa tiene una sensibilidad del 90% para la identificación del pseudoaneurisma,
del
97% para el sangrado activo y del
99%
para el hematoma periesplénico.
En el mismo orden de ideas se encuentra el estudio de Coccolini et al. (2017)
quienes
igualmente consideran que:
El
manejo del trauma esplénico ha
cambiado considerablemente en las últimas décadas, especialmente a favor del manejo no operatorio (NOM). El NOM abarca desde la
observación y monitorización sola hasta la angiografía / angioembolización (AG / AE) con el objetivo
de preservar el bazo y su función, especialmente en niños. Estas
consideraciones se llevaron a cabo considerando la función inmunológica del bazo y el
alto
riesgo de deterioro inmunológico
en pacientes
esplenectomizados.
A diferencia de
las lesiones traumáticas hepáticas, las
lesiones esplénicas pueden
ser fatales no solo al
ingreso del paciente
al
Departamento de Emergencias (DE), sino también
debido a la ruptura tardía
del
hematoma subcapsular o la ruptura
del
seudoaneurisma
(PSA, por sus siglas en inglés). Por último, las
abrumadoras infecciones
posteriores a la esplenectomía
(OPSI, por sus siglas en inglés) son una causa tardía de complicaciones debido a la falta de la función inmunológica del bazo. […] La clasificación actual de traumatismo esplénico considera las lesiones anatómicas. Sin embargo, las condiciones de los
pacientes pueden conducir a una transferencia emergente a la sala de operaciones (OR, por sus siglas en inglés) sin la
oportunidad de definir el grado de las lesiones esplénicas antes de la exploración quirúrgica. Esto confirma
la importancia primordial del estado clínico general del paciente en estos entornos. Además, las herramientas modernas en el
manejo del sangrado han ayudado a adoptar un enfoque conservador también en lesiones graves. El tratamiento del trauma debe ser multidisciplinario y requiere una evaluación
tanto de la lesión anatómica como de sus efectos fisiológicos. Las pautas y clasificación actuales reconsideran las lesiones esplénicas a la luz del estado fisiopatológico del
paciente asociado con el grado anatómico de la lesión y las otras
lesiones asociadas.
Tabla
2: Escala
de grados lesión esplénica según
la
AAST
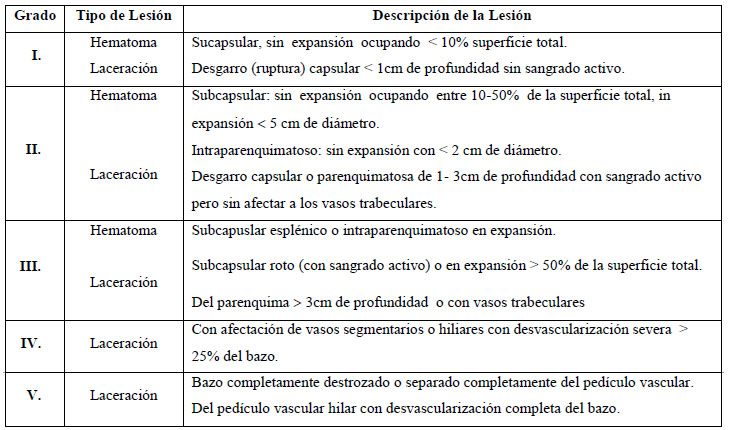
Nota:
Avanzar
un grado para lesiones múltiples hasta el grado III.
Adaptado
de AAST (1995)
a su vez basados
en la obra de
Moore
et al. (1995).
Diagnóstico
de traumatismos esplénicos
"El diagnóstico se confirma por TC en pacientes estables y con ecografía a la cama del
paciente (el sitio de atención) o con una laparotomía exploradora
en
pacientes inestables." (Yuan Van,
2018)
Estos podrían ser algunos de los exámenes y procedimientos útiles en el diagnóstico de
una ruptura del
bazo:
- Exploración física. El médico presionará tu abdomen para determinar el tamaño del bazo y si está sensible.
- Análisis de sangre. Los exámenes de sangre evaluarán factores como el recuento de
plaquetas y la coagulación
de la sangre.
- Búsqueda de sangre
en la cavidad abdominal. El médico podría usar ecografía o
extraer una muestra de líquido de tu abdomen mediante una aguja. Si la muestra revela sangre
en
el abdomen, es posible que se te remita a un tratamiento de
emergencia.
- Pruebas de diagnóstico por imágenes del abdomen. Si el diagnóstico no es claro, el
médico podría recomendar una TC abdominal,
posiblemente con
colorante
de contraste, u otro examen por imágenes para buscar otras causas posibles de tus
síntomas. (Mayo Clinic, 2019)
Sin embargo,
en el
reciente
trabajo de Coccolini
et al.
(2017) se esclarece
el procedimiento
diagnóstico
en pacientes adultos con algunas
premisas, basadas en el
sistema GRADE (Grading of Recommendations, Assessment, Development and Evaluation), relativo a la graduación de la calidad de la evidencia y de la fuerza de las recomendaciones. Estas
condiciones representan un grado de evidencia que oscila entre 1A y 1B, y a continuación están referidas a que:
- La elección
de la técnica
de diagnóstico al
ingreso
debe
basarse
en el
estado hemodinámico
del paciente.
- E-FAST
es
efectivo y rápido
para detectar fluido libre.
- La tomografía computarizada con contraste intravenoso es el estándar de oro en
pacientes con trauma
hemodinámicamente estables o estabilizados.
- Doppler US (Ultrasonido) y US con contraste mejorado con contraste son útiles para
evaluar la vascularización esplénica y en el
seguimiento.
- El grado de lesión en la tomografía computarizada, la extensión del líquido libre y la
presencia
de
rotura del
pseudoaneurisma
(PSA) [por sus siglas en
inglés] no predicen la
falla del manejo no operativo (NOM)
[por sus siglas en inglés] o la necesidad
de
manejo operativo OM.
Continúan estos especialistas explicando que:
En
la actualidad, la ecografía de evaluación focalizada extendida para trauma (E-FAST) y la ecografía (en Estados Unidos de América) han reemplazado el diagnóstico para el tratamiento
de lavado peritoneal (DPL)
por trauma abdominal. Los estudios han
demostrado una sensibilidad de hasta el 91% y
una especificidad de hasta el 96%
también para una pequeña cantidad de líquido. Sin embargo, han sido reportados el 42%
de los falsos negativos. Esto podría deberse al 20% de los casos en los que no hay una extravasación significativa de sangre en el traumatismo esplénico o en las lesiones cerca del diafragma. El US con contraste (CEUS) aumenta la visualización de
una variedad de
lesiones y complicaciones esplénicas. Se ha informado que es seguro y efectivo el
Doppler con US (DUS) en la evaluación de
PSA
o rubor encontrado previamente en la
tomografía
computarizada. La
tomografía de contraste (TC) se considera
el
estándar de oro en el trauma con una sensibilidad y especificidad para las lesiones esplénicas cercanas al 96-100%. […] La TC de
fase tardía ayuda a diferenciar a
los pacientes con
hemorragia activa de aquellos con lesiones vasculares contenidas. Esto es importante para
reducir el riesgo de discrepancia entre las
imágenes de tomografía computarizada y
las imágenes de angiografía (solo el 47% de los pacientes tienen una confirmación de los hallazgos de
la TC en la angiografía). La extravasación activa de contraste es un
signo de hemorragia activa. El uso de TC ayuda en
el procedimiento quirúrgico y en AG
/ AE para ser
más
selectivo. El rubor de contraste ocurre en
aproximadamente el 17% de
los casos y se ha demostrado que es un predictor importante de falla de la NOM (más del 60% de los pacientes con rubor fallaron la NOM). Su ausencia en la tomografía computarizada
inicial en lesiones esplénicas de alto grado no excluye definitivamente el sangrado activo y no debe excluir AG / AE. (p. 8).
Tratamiento de traumatismos esplénicos
Se considera
conveniente
iniciar este punto retomando el valioso aporte de (Patel &
Alarcon, 2012) pues que en describen en detalle el manejo que debiera considerarse en cuanto a pacientes con
trauma
esplénico.
Estos expresan que:
Al igual que con todos
los pacientes
lesionados, el tratamiento inicial con trauma esplénico cerrado se centra en las vías respiratorias, la respiración y
la circulación, comúnmente
conocido como la encuesta primaria
de evaluación del trauma.
En este punto, el paciente cae en una de dos categorías: hemodinámicamente estable o inestable en función de sus signos vitales (presión arterial y frecuencia cardíaca). Si el paciente
tiene presión arterial baja y
/ o
frecuencia cardíaca alta (inestable), el cirujano traumatólogo debe
identificar la causa, que
a menudo se debe a un sangrado. Luego, el cirujano traumatólogo determina la ubicación del sangrado. Si
parece que el abdomen es
la fuente, el paciente, el paciente puede necesitar ser
llevado a
la sala
de operaciones de urgencia para
una cirugía abdominal exploratoria. Si se encuentra una
lesión esplénica con
sangrado, puede ser necesaria la extracción
del
bazo (esplenectomía). Si, en cambio, los signos vitales del paciente
son normales (hemodinámicamente
estables), se puede realizar una tomografía computarizada
del
abdomen / pelvis para evaluar un posible
trauma en el
abdomen. En este
punto,
si
se encuentra que el
paciente
tiene
una
laceración esplénica, se clasifica de acuerdo con la escala de lesiones esplénicas de La Asociación Americana para la Cirugía de Trauma (AAST). Otros factores, como la extravasación de contraste intravenoso o el "sonrojo" también se pueden identificar a través de
la tomografía computarizada, lo que
indica
que puede haber una
hemorragia activa en curso, en cuyo caso un paciente hemodinámicamente estable puede ser enviado a radiología intervencionista para que se pueda realizar un angiograma. Y un posible vaso de sangrado activo puede embolizarse o enrollarse
para
detener cualquier sangrado adicional. Luego se puede observar al paciente en la UCI / piso dependiendo
de la gravedad y otros
traumatismos del paciente. Monitoreo cercano de la condición del paciente, signos vitales, Se requieren análisis de sangre y exámenes abdominales en
serie para evaluar la estabilidad
del sangrado de la lesión. El cirujano de trauma debe estar preparado para operar las 24 horas, los 7 días de la
semana en caso de que se desarrolle un sangrado recurrente después de un período de estabilidad. Por lo tanto, estos pacientes se
manejan
mejor en un centro de trauma,
que tiene los recursos
necesarios para intervenir rápidamente. Si el paciente permanece estable, la dieta y la actividad
del paciente pueden comenzar lentamente después de 24 horas o según los protocolos de cada
institución. Si el paciente se somete a cirugía o se
lo maneja de manera no operativa, existen riesgos y complicaciones asociados con cualquiera de las estrategias. Después de la cirugía,
siempre existe un pequeño riesgo de infección y
sangrado adicional del procedimiento. Si se extirpó el bazo, el paciente corre el riesgo
de contraer ciertas infecciones bacterianas, como se discutió anteriormente y
requerirá vacunas. También existe el riesgo durante el procedimiento de dañar el páncreas u otros órganos que requieren procedimientos adicionales. Con la estrategia no quirúrgica existe el riesgo de sangrado tardío que puede requerir una operación para extirpar el bazo. Además, si el paciente es seleccionado para el tratamiento no quirúrgico, existe la posibilidad de una lesión asociada
perdida en el abdomen, como una lesión intestinal.
Como resultado de
la comprensión de la función del bazo, la evolución natural de
la lesión esplénica, la mejora de la tecnología y los complementos como el angiograma, los cirujanos traumatólogos están en mejores condiciones para manejar las lesiones de
bazo romo de forma no operativa con más éxito que antes. El manejo de un paciente hemodinámicamente
inestable sospechoso de tener
una lesión intraabdominal a
menudo requiere una cirugía inmediata para la exploración abdominal. Sin embargo, de los pacientes tratados de forma no operativa, todavía hay un conjunto de pacientes que
fallan en este tipo de tratamiento que requerirán intervención quirúrgica y es en esos
pacientes que el cirujano de trauma debe estar atento. El tratamiento del trauma esplénico cerrado ha evolucionado significativamente en las últimas décadas y, a
medida que mejora nuestra comprensión de la lesión y su evolución, también lo hace nuestra capacidad
para manejar la lesión esplénica, ya sea.
Sin embargo, Rodríguez et al. (2017) expresa que desde los estudios realizados en 1970
es que
potencialmente se
ha incrementado la tendencia a
un manejo
no
quirúrgico
de
los pacientes con traumatismo abdominal, de hecho, podrías asegurarse que en la actualidad hay dos puntos básicos a considerar
en toda actuación
frente al paciente con
traumatismo
abdominal:
La primera es evaluar la estabilidad hemodinámica y
la segunda valorar la
presencia
de otras lesiones que
puedan comprometer la vida del paciente. […]
Los principales beneficios que se derivan de este tratamiento son: evitar los riesgos y
costes quirúrgicos, disminuir el número de transfusiones sanguíneas,
así como la estancia hospitalaria y prevenir la sepsis derivada de esplenectomías innecesarias. Dados los resultados satisfactorios, el manejo conservador se ha ido generalizando hasta convertirse hoy en día en el tratamiento de elección. El tratamiento conservador está regido por las recomendaciones de la American Pediatric Surgical Association (APSA) en función de la clasificación de las lesiones de órganos sólidos de la American Association for the Surgery of Trauma (AAST) basada en la tomografía computarizada (TC). Esta estrategia consiste en una monitorización estrecha, soporte médico y reposo en cama para evitar recurrencias de hemorragias y permitir la completa cicatrización del bazo. (Rodríguez, Rodríguez, Couselo, & Ibáñez, 2017, p. 198)
Petrone et al. (2017) amplia estas
premisas cuando refiere que:
Estudios en pacientes pediátricos iniciaron el desarrollo de técnicas de preservación del bazo. La esplenorrafia, el packing o el uso de hemostáticos, así como
el
desarrollo de las pruebas de imagen y
el
uso de medidas no invasivas como la angioembolización, hicieron
que se optara lentamente por el tratamiento conservador
hasta convertirse hoy en día en
el
gold standard en
este grupo de edad.
En el pasado, el tratamiento de cualquier lesión esplénica fue esplenectomía. Sin embargo, ésta debe evitarse si es posible, en especial en los niños, los ancianos, y
los pacientes con malignidad
hematológica, para que
no se produzca la consiguiente
susceptibilidad permanente a las infecciones bacterianas, incrementando el riesgo de sepsis postesplenectomía incontenible. El patógeno más común es Streptococcus pneumoniae, pero
otras bacterias encapsuladas tales como especies de
Neisseria y
Haemophilus pueden estar comprometidas. Actualmente, la mayoría de las lesiones esplénicas de baja calidad y muchas de alto grado se pueden manejar sin
cirugía, incluso en pacientes de edad avanzada
(es
decir, > 55 años).
Pacientes hemodinámicamente
estables que no tienen otras indicaciones
para laparotomía (p. ej., la
perforación de
víscera hueca) se pueden observar con el monitoreo de los signos vitales y exámenes abdominales de serie y
los
niveles de HCT. La necesidad
de transfusión es compatible con tratamiento no operativo, sobre todo cuando hay otras lesiones asociadas (p. ej., fracturas de huesos largos). Sin embargo, debe
haber
un umbral de
transfusión predeterminada (normalmente
2 unidades para lesiones esplénicas aisladas) más allá
del cual la cirugía se debe realizar para prevenir la morbilidad y la mortalidad. En un centro de trauma de alto volumen, el 75%
de los que fracasan tras el tratamiento no quirúrgico lo hace dentro de dos días, el 88% dentro de los cinco días, y el 93% dentro de los siete
días de la lesión. Al igual que en las lesiones hepáticas, no hay consenso en la literatura en relación con la
duración de
la actividad restringida,
la duración óptima de la estancia en la UCI o en el hospital, el tiempo hasta la reanudación de la dieta, o la necesidad
de repetir las imágenes en las lesiones esplénicas tratadas en forma conservadora. Los pacientes con hemorragia significativa en curso
(es
decir, los requerimientos
transfusionales importantes en curso y/o la disminución de
HCT) requieren laparotomía.
A veces cuando los pacientes están hemodinámicamente estables, se realiza
angiografía con embolización selectiva de
los vasos sangrantes. Cuando se necesita cirugía, la
hemorragia a
veces puede
ser controlada mediante sutura, agentes hemostáticos tópicos
(p. ej., celulosa oxidada, los compuestos de la trombina, pegamento de fibrina), o
esplenectomía parcial, pero la esplenectomía es todavía a veces necesaria. Los pacientes esplenectomizados deben recibir la vacuna contra el neumococo; muchos médicos también vacunan contra especies de Neisseria y Haemophilus. (Yuan Van, 2018)
Algo que se considera igualmente importante destacar es lo relacionado con las fallas del manejo no operatorio del trauma esplénico cerrado, que en obra de Toro et al. (2014) bien se explica:
El éxito del manejo no operatorio del trauma esplénico cerrado ha aumentado durante los últimos años. Este tipo de tratamiento es rutinario en niños, con reportes de éxito de
75 a 93 %. En adultos no ha sido posible alcanzar tasas de éxito tan altas, pero actualmente, el manejo no operatorio es viable en, aproximadamente, el 60 % de los casos. Aunque la mayoría de los
médicos tratantes está
de acuerdo con esta conducta
en pacientes estables, los criterios de selección y exclusión para este manejo no son del todo claros. En algunos estudios se considera que la edad del paciente, el puntaje
de gravedad de la lesión (Injury Severity
Score, ISS), el estado neurológico, el grado de la
lesión esplénica (Organ Injury Scale, OIS, de la American Association for the Surgery
of Trauma, AAST) y
la cantidad de cuadrantes con hemoperitoneo son factores que
pueden influir en la falla del manejo
no operatorio.
En
varios centros de trauma
se ha implementado la utilización de la arteriografía y la embolización esplénica, como modalidad
terapéutica alterna a la intervención
quirúrgica. En algunos estudios se reporta que esta técnica mejora las tasas de éxito y la preservación esplénica del
manejo no operatorio. Los
resultados
del
tratamiento del trauma esplénico cerrado dependen de
una diversidad de factores demográficos, clínicos
y tecnológicos
que continúan en investigación y son tema
de controversia.
Conclusiones.
Ante
todo, ha de tenerse sumamente claro que, al igual que
en
otros tipos de traumatismo, en el esplénico el objetivo
de la valoración se encuentra focalizado en un diagnóstico y el
establecimiento de un tratamiento.
De
la literatura revisada es posible extraerse que
la tendencia sigue
en
línea con el
abordaje diagnóstico y terapéutico mediante la
exploración tomográfica, mayormente.
De
la misma manera debe quedar claro que se requiere de una variedad criterios para que corresponda el éxito en el manejo no quirúrgico. Aunado a esto es que todo paciente con
sospecha de traumatismo esplénico debería estar siempre atendido por un equipo multidisciplinario, en un centro asistencial de salud habilitado para el uso de los
recursos
tecnológicos fundamentales
que se requieren en
el
manejo conservador ya mencionado.
Bibliografía.
Coccolini, F.,
Montori, G., Catena, F., Kluger, Y., Biffl, W.,
Moore, E., . . . otros, y. (18
de Agosto de 2017). Splenic
trauma: WSES classification and guidelines for
adult and pediatric
patients. World Journal
of Emergency Surgery,
12(40).
Di
Caro, V., Costamagna, C., Giacosa, S., &
Villavicencio, R. (2014). Valoración del trauma esplénico por Tomografía
Multislice. XV
Congreso Internacional de Diagnóstico
por Imagenes de Cordoba. Congreso Internacional de
Bioimágenes (pág. 17 ). Rosario:
Fundación Villavicencio.
Mayo Clinic. (13 de Septiembre
de 2019). Mayo Clinic.
Recuperado el 10 de 2019, de mayoclinic.org:
https://www.mayoclinic.org/es-es/diseases-conditions/ruptured- spleen/symptoms-causes/syc-20352317
Moore, E., Cogbill, T., Malangoni, M., Jurkovich, G., Steven, S., Champion, H., & McAninch, J.
(1995). A Resource
for
Trauma Care Professionals.
Obtenido de The American
Association for the Surgery of Trauma:
http://www.aast.org/library/traumatools/injuryscoringscales.aspx#spleen
Patel, N., & Alarcon, L. (Mayo de 2012). The American Association for the Surgery of Trauma.
Obtenido
de http://www./generalinformation/bluntsplenictrauma.aspx
Pérez, J., González, G., Romero, V., Olvera, J., & Nava, A. (Marzo de
2005). Trauma esplénico, manejo
conservador o quirúrgico. Revista
Mexicana de Cirugía Pediátrica, 10(1), 29-32.
Petrone, P., Anduaga, M., Servide, M., Brathwaitea, C., Axelrad, A., & Ceballos, J. (Octubre de
2017). Evolución
en el
tratamiento conservador
del traumatismo
esplénico
contuso.
Cirugía Española, 95(8),
420-427.
Rodríguez, P.,
Rodríguez, L.,
Couselo, M., & Ibáñez,
V.
(2017). Complicaciones en
el tratamiento
conservador del traumatismo esplénico. Cirugía Pediátrica, 30(4), 197-201.
Ruiz, J., Valdez, A., Aguilar, I., Villagómez, A., & Casaos, H. (Marzo de 2012). Traumatísmo
Esplénico. Evaluación
con Tomografía Computarda.
Anales
de Radiología México,
11(1),
33-45.
Sánchez, M. (23 de Noviembre de
2017). Manejo actual del trauma esplenico. Recuperado el 10
de 2019, de
Diplomado
médico: https://diplomadomedico.com/manejo-actual-del-
trauma-esplenico/
Toro, J., Arango, P., Villegas, M., Morales, C., Echavarría, A., Ortiz, M., &
Mafla, E. (Septiembre de 2014). Trauma esplénico cerrado: predictores de la falla del manejo no operatorio. Revista
Colombiana de Cirugía, 29(3), 204-212.
Yuan Van, P. (Enero de 2018). Lesión esplénica. Recuperado el 10 de 2019, de Manual MDS : https://www.msdmanuals.com/es-ve/professional/lesiones-y- envenenamientos/traumatismo-abdominal/lesión-esplénica

RECONOCIMIENTO-NOCOMERCIAL-COMPARTIRIGUAL CC BY-NC-SA
ESTA LICENCIA PERMITE A OTROS ENTREMEZCLAR,AJUSTAR Y CONSTRUIR A PARTIR DE SU OBRA CON FINES NO COMERCIALES,SIEMPRE Y CUANDO LE RECONOZCAN LA AUTORÍA Y SUS NUEVAS CREACIONES ESTÉN BAJO UNA LICENCIA CON LOS MISMOS TÉRMINOS.



